16. RAKOTOVAO Martin
17. RAZAFIMPANILO
18. RAMELINA
19. RAZAFINDRAZAKA
20. RABENATOANDRO
21. RAZAKARIA
22. RAJAOBELINA
23. RAKOTONOELY
24. RAVELOMANANTSOA
25. Titus RAKOTOMANGA
26. ANDRIATSARAFARA
27. RATSIMBA
28. RAOBELINA
29. RAVAHATRA
30. RAZALY
31. RATOMPONIONY
32. ANDRIAMBOAVONJY
33. RAJAOFERA
34. S. RASOAMANANA
35. RAVOAVAHY
36. RAKOTONIZAO
37. RATSITO
38. RAMAROSY
39. RABETANY
40. RABOANA
41. RAZAFIMAHOLY
(voir photo 16) & (photos 17 à 32) & (photos 33 à 41)

Les pages marquées par un astérisque ont une particularité (*) _______________________________________________________________________________________________________________________________ Tous les documents numérisés sont disponibles en grand format quand vous cliquez dessus, puis ouvrez-les dans un nouvel onglet.
lundi 1 décembre 2014
samedi 1 novembre 2014
mercredi 1 octobre 2014
lundi 1 septembre 2014
samedi 23 août 2014
Promotion 1897
- RAFARALAHY
- RANAIVO Charles
(voir les photos)
En Inde, au Japon et en Syrie, d'autre pionnières de la médecine ont déjà fait leur preuve dès 1885 :
__________________
Mise à jour ce 18.07.2015 :
En Inde, au Japon et en Syrie, d'autre pionnières de la médecine ont déjà fait leur preuve dès 1885 :
 |
| (archives) |
samedi 31 mai 2014
Automédication - Mitsabo-tena ! ? !
En malgache, mitsabo-tena signifie "soigner son corps" ou "se soigner" et pourquoi pas "s'auto-médiquer" ?
Qui n'a jamais eu recours à l'automédication, du simple rhume à la petite douleur plus ou moins idiopathique ?
Qui n'a jamais eu recours à l'automédication, du simple rhume à la petite douleur plus ou moins idiopathique ?
Pour ma part, j'ai déjà testé le "côté négatif" de la chose.
Un rhume récalcitrant que j'ai pensé régler à coup de Humex (pas de pub ni de censure sur ce blog) s'est terminé autrement. L'arrêt des dérangeantes écoulements nasales, promis par l'emballage du produit (miracle - pas besoin de consulter) s'est réalisé... sauf qu'au matin les écoulements ont migré au niveau des yeux : faute de se moucher par les voies naturelles, le pus est sorti par les canaux lacrymaux... et j'ai consulté... et mon super médecin traitant m'a mis sous cortisone afin d'éradiquer une sinusite carabinée.
Mettons de côté ma minable petite histoire personnelle et pensons au marché du Zoma, où toute une variété de plantes médicinales sont à la disposition des petits budgets. Ici pas de "mono-principe actif à forte dose" comprimé dans une boîte - au prix exorbitant - mais des racines, des tiges, des graines et des feuilles. Certes ils recèlent aussi une molécule ciblante. Cependant, d'autres vertus se révèlent grâce à une plus ou moins savante combinaison empirique. Il n'en reste que c'est toujours de l'automédication, plus ou moins bien conseillée selon le sermon hypocratique de l'herboriste, rarement hypocrite.
Voici l'essai du jour de Jacques Munier au sujet de l'automédication, que j'ai entendu sur france culture récemment :
" Sylvie Fainzang* est anthropologue, africaniste au départ, elle a notamment étudié les relations entre maladie, divination et reproduction sociale chez les Bisa du Burkina, elle a également mené une ethnologie des anciens alcooliques en observant le fonctionnement d’associations du genre « Alcooliques anonymes » qui ont fourni le modèle des associations de malades actuelles, où se développent des pratiques d’information et de conseil en marge de la prise en charge médicale, et surtout elle a conduit une enquête passionnante sur les relations entre médecins et malades, dans l’intimité d’échanges marqués par une dialectique subtile entre information et mensonge, un mensonge réciproque, par omission côté malade et par rétention côté médecin.
Chez les professionnels, les avis sont partagés sur la pratique de l’automédication, les plus réticents étant les médecins. Les risques sont réels, même s’ils ne sont pas l’apanage de l’automédication. Chaque année, des milliers de personnes meurent des effets secondaires de médicaments, lesquels seraient également la cause de dizaines de milliers d’hospitalisations. Il y a aussi le danger des interactions médicamenteuses. Et les médecins signalent le risque du « retard de diagnostic » que peut provoquer l’effacement momentané du symptôme par l’automédication. Mais là, l’argument est réversible et d’ailleurs souvent utilisé par les usagers quand ils considèrent que ce retard est plutôt à imputer au médecin qui n’a pas su repérer le problème, d’où cette catégorie de « patients impatients » qui s’autorisent d’une compétence acquise par l’expérience pour associer un traitement à une affection reconnue.
Du côté de l’industrie pharmaceutique, il y a au contraire approbation. Mais les arguments éthiques, liées à la responsabilisation, peinent à masquer les motivations économiques qui tendent à faire du patient un consommateur et à créer la confusion entre information et publicité. Les pharmaciens, quant à eux, sont partagés et insistent sur leur rôle de conseil. Enfin, l’automédication encadrée telle qu’elle est promue par l’Assurance maladie est limitée aux affections bénignes et aux traitements courts, elle proscrit le recours à la « pharmacie familiale » alors qu’on y trouve la plus grande part des ressources de l’automédication, seuls 28% des médicaments utilisés sans ordonnance étant achetés en pharmacie.
Parmi ceux-ci, les antalgiques se taillent la part du lion, on ne s’en étonnera pas, la douleur étant le symptôme le mieux partagé. L’auteure décrit les différentes phases, perceptive et cognitive, de l’auto-examen clinique qui conduit à l’interprétation de la douleur ou du malaise, la recherche de signes dans le contexte quotidien – un motif de stress ou une modification des habitudes alimentaires. Savoir aussi s’il faut considérer la manifestation corporelle comme le symptôme d’une pathologie, comme la pathologie en soi ou comme une de ses conséquences. Dans la population diverse des adeptes de l’automédication, il y a les « expérimentateurs », qui essaient des combinaisons nouvelles ou, comme ces patients atteints de diabète qui testent les informations médicales en examinant les effets produits par la consommation d’aliments interdits ; ceux qui recherchent les éléments d’un autodiagnostic sur les forums de discussion et communiquent leurs suggestions de traitement ; les timides, qui hésitent à présenter au médecin les ravages d’un herpès génital ou les disgrâces d’une crise sévère d’hémorroïdes, et ceux qui, blasés savent d’avance ce que prescrira le médecin ; ou encore les bravaches, auxquels il faut une médecine plus raide…
L’influence du milieu social sur la pratique de l’automédication est un sujet controversé. Certains auteurs estiment qu’elle est plus fréquente dans les milieux populaires, en partie en raison de son moindre coût mais d’autres ont établi une corrélation entre le niveau social et la perception des symptômes. D’une manière générale, l’automédication engagerait un rapport différent au corps, aux médicaments mais aussi à l’autorité médicale. Et surtout elle contribuerait à « démédicaliser son symptôme ".
* Sylvie Fainzang : L’automédication ou les mirages de l’autonomie (PUF) / Revue Pratiques Les cahiers de la médecine utopique N°64 Dossier Le secret en médecine
Nous pouvons aussi poursuivre la réflexion par exemple sur le Mercantilisme, libéralisme et malthusianisme à travers un article de Dominique Michaut du 04 décembre 1998, LEM 83.
Nous pouvons aussi poursuivre la réflexion par exemple sur le Mercantilisme, libéralisme et malthusianisme à travers un article de Dominique Michaut du 04 décembre 1998, LEM 83.
______________
Mise à jour le 14.04.2018 :
 |
| (source) |
dimanche 13 avril 2014
L'Assistance Médicale Indigène - 3
Le troisième volet de cette série sur l'AMI est consacré aux Groupes mobiles d'hygiène. Véritable service de santé de proximité, cette médecine de brousse venait à la rencontre des patients ruraux, n'ayant pas les moyens d'accéder aux soins en ville. Rappelons qu'aujourd'hui encore, la majorité de la population malgache est toujours rurale.
GROUPE MOBILE D'HYGIÈNE & PESTE :
Identifié sous le numéro 2 bis, ce groupe mobile d'hygiène était sous la diligence d'un pasteurien (voir l'article du mois précédent).
Le médecin-lieutenant des troupes coloniales André-Aimé DODIN prend la direction de cette unité médicale mobile dont le point d'attache est Manakara.
Son séjour malgache se déroulera entre 1953 et 1968, où il aura l'occasion d'intervenir à Befotaka sur un foyer pesteux.
Il s'agit d'un territoire limitrophe de celui des Bara, à proximité de l'actuel parc national de Midongy du Sud. Rappelons que cet endroit a aussi été le théâtre d'événement sensible lors de la pacification menée par Lyautey.
GROUPE MOBILE D'HYGIENE & TUBERCULOSE :
J'ignore le numéro d'identification du second cas, cependant son point d'attache était bien Majunga.
De 1962 à 1965, le Dr Joseph Charles RAMARLAH a quadrillé cette immense région en tant que chef du groupe mobile d'hygiène luttant contre la tuberculose.
Mais revenons d'abord un peu en arrière afin de mieux comprendre les conditions de travail de l'époque.
Suite à une erreur de rédaction de l'ordre de mission, son livret de solde est expédié à Fianarantsoa. Ainsi, le Dr J.C. RAMARLAH s'est retrouvé sans salaire pendant deux ans. Heureusement que la solidarité entre médecins existe. Effectivement, c'est grâce à une certaine somme d'argents empruntée auprès d'un confrère - de même promotion - en secteur libéral que mon père a pu subvenir aux besoins de sa famille (quatre enfants) pendant les deux premières années.
Le Dr J.C. RAMARLAH a donc été désigné pour remplacer un jeune médecin français, chef du groupe mobile d'hygiène. Il n'a pas eu le droit de bénéficier du logement de fonction meublé à l'étage (resté vacant donc), alors que son bureau se trouve au rez de chaussée, au village touristique de Majunga. Si bien qu'il a dû louer une maison à la cité des fonctionnaires dans le quartier de Mahabibo.
La mission du Groupe Mobile d'Hygiène consistait à mener une campagne de radiographie en brousse dans le cadre du dépistage de la tuberculose. Étant donné l'immensité du secteur, l'équipe disposait d'important moyens logistiques :
- un land rover pour le personnel médical et ses assistants.
- un 4x4 américain de marque international pour le matériel radiographique
- des camions pour transporter le carburant et autre logistique...
Ainsi, commençaient les tournées en pays Sakalava, tout en sachant qu'il arrivait aussi à l'équipe d'intervenir en pays Tsimihety, dans le nord-ouest malgache.
 |
| (principales agglomérations soulignées mais d'innombrables autres villages visités) |
A titre anecdotique :
- il lui arrivait de faire tremper les quatre pieds du lit picot dans des boîtes métalliques remplies de pétrole afin de se protéger des morpions !
- il arrivait encore dans ces années là que ces "visiteurs médicaux" sentent une odeur particulièrement nauséabonde à des lieux du prochains villages. Il s'agissait d'un cadavre laissé en décomposition sur un étalage spécialement aménagé. La coutume est d'abandonner momentanément le corps à la nature et de récupérer les os ultérieurement, avant son installation dans la sépulture définitive. Ces secondes obsèques seront fêtées comme il se doit.
Une fois les villageois réunis, l'équipe médicale se met au travail. Dans certain cas où la population semble trop "indisciplinée", la diffusion de l'hymne national par haut-parleur permettait de travailler dans le calme :
- Mise à jour des dossiers médicaux
- Radiographie pulmonaire
- Vaccination
- Consultation
- Soins
- Distribution de médicaments
Notons que ces tâches étaient particulièrement éprouvantes étant donné le climat. Ainsi, rien que le port quotidien du fameux tablier de plomb lors des prises de clichés radiographiques, se soldait par une perte d'une dizaine de kilos au DR. J.C RAMARLAH à chaque fin de campagne.
Au bout de ces trois années où il n'a pas beaucoup vu sa famille, le DR. J.C RAMARLAH a demandé sa démission en 1965. Celle-ci sera refusée et il rejoindra sa cinquième affectation à Tananarive à l'Institut d'Hygiène Social - service du Dr Estrade et du Dr Schafner Marthe pour la préparation de la répartition du vaccin BCG à Madagascar (voir l'article).
Mise à jour ce 22.06.2016
Cette page facebook vous donne une idée de l'état des routes pendant ces tournées : c'est exactement les mêmes conditions en 1962 et en 2016 !
Mise à jour ce 20.12.2017
Mise à jour ce 13.05.2018
Si vous souhaitez savoir un peu plus sur le travail des médecins de brousse à Madagascar :
Au bout de ces trois années où il n'a pas beaucoup vu sa famille, le DR. J.C RAMARLAH a demandé sa démission en 1965. Celle-ci sera refusée et il rejoindra sa cinquième affectation à Tananarive à l'Institut d'Hygiène Social - service du Dr Estrade et du Dr Schafner Marthe pour la préparation de la répartition du vaccin BCG à Madagascar (voir l'article).
____________________
Mise à jour ce 19.07.2015 :
 |
| Consultation anti-tuberculeux - photo Asnom 1930-1946 |
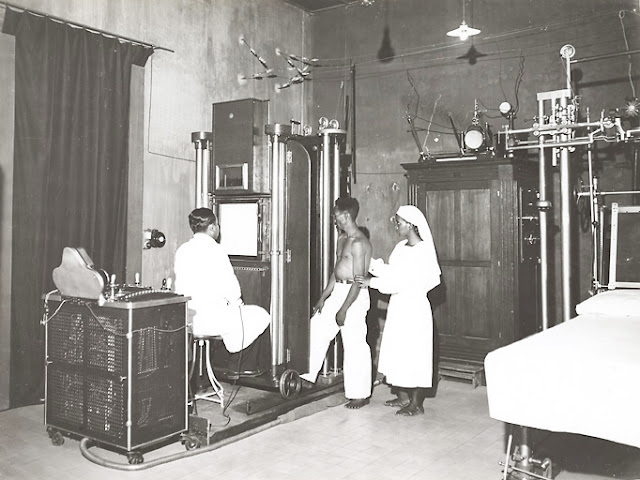 |
| Service radiologique anti-tuberculeux - photo Asnom 1930-1946 |
 |
| Institut d'Hygiène Social - photo Asnom 1930-1946 |
 |
| Service anti-paludique - photo Asnom 1930-1946 |
____________________
Mise à jour ce 22.06.2016
Cette page facebook vous donne une idée de l'état des routes pendant ces tournées : c'est exactement les mêmes conditions en 1962 et en 2016 !
____________________
Mise à jour ce 20.12.2017
 |
| (lire la suite) |
____________________
Mise à jour ce 13.05.2018
Si vous souhaitez savoir un peu plus sur le travail des médecins de brousse à Madagascar :
dimanche 30 mars 2014
L'Assistance Médicale Indigène - 2
La montée en puissance de l'AMI est indissociable de l'action de l'IPM : Institut Pasteur de Madagascar.
Effectivement, c'est "Par arrêté 1582 du 17 mars 1898, GALLIENI, vu "les fréquentes épidémies de variole qui règnent dans la colonie et les nombreux cas de rage qui se sont produits à Madagascar" et dans "l’intérêt général" fait accorder un crédit pour la création d’un "Institut vaccinogène et antirabique à Tananarive". Reporté le 16 juin 1898, cet arrêté est finalement adopté le 16 août 1898 avec les considérants précédents mais en insistant sur les difficultés, d’une part de se procurer sur place la lymphe nécessaire aux vaccinations antivarioliques, d’autre part de diriger sur la France en temps utile les personnes supposées atteintes d’hydrophobie". (source IPM)
Le dévouement du personnel de l'IPM n'est plus à démontrer.
D'ailleurs, bon nombre de ces pasteuriens font partie de l'ANM. L'académie nationale malgache fut fondée par Galliéni.
 |
| voir l'article du Dr Rasolofonirina Noëlson |
Diverses campagnes de vaccination ont été mené de mains de maître.
 |
| (lire l'article) |
La production locale des vaccins faisait partie des missions de l'IPM. C'était le cas par exemple pour la variole.
Madagascar fut, à maintes reprises, le théâtre d'épidémies de peste.
L'IPM a toujours mis les moyens afin de juguler ce mal.


D'après ces vieilles photos, il faudrait mobiliser pas mal de mains d'oeuvre pour vaincre la peste.
Est-ce que l'Etat malgache met les moyens aujourd'hui pour éradiquer la peste ? Ce sera l'occasion de créer des emplois non ?
En attendant que la présidence trouve un premier ministre (et peut-être un ministre de la santé) l'IPM a encore répondu à l'appel pour combattre ce fléau.
Pathologie médiévale en occident, elle est toujours présente à Madagascar comme l'a si bien expliqué le professeur Christophe ROGIER, directeur de l'IPM d'Antananarivo.
Cet agrégé de biologie, spécialiste de la malaria, fut un de mes patrons à l'IMTSSA.
Voici un autre reportage vers Ankazobe, toujours sur la peste.
_________________
Mise à jour le 20.12.2017 :
En ces veilles de fêtes de fin d'année j'aurai voulu faire un article plus gai cependant Exmed m'a ramené à la triste réalité que la peste reste toujours active à Madagascar.
 |
| (source) |
"Madagascar fait face à une épidémie de peste depuis le mois d'août 2017. Nous avons oublié quel fléau redoutable ce fut au milieu du 14ème siècle chez nous. Peste noire ravageuse. Et puis, dormez braves gens, le bacille de Yersin a le bon gout de demeurer sensible aux antibiotiques les plus banaux. Alors, on s'en fout.
Ce sont les rats malades qui ont envahi les grandes villes et contaminé les habitants vivant au même endroit qu'eux. Tout cela n'est pas d'un autre âge et nous incite à demeurer attentifs aux dangers des cohabitations humaines de plus en plus démesurées sur toute la planète. L'intelligence des rats et des micro-organismes n'est pas un mythe : en un éclair, à vue de nez, nous pourrions encore être empestés."
François-Marie Michaut
 |
| (lire l'article de l'IPP - Institut Pasteur de Madagascar) |
_________________
Mise à jour le 15.04.2018 :
Extrait du reportage d'ARTE.
Inscription à :
Articles (Atom)